Esclerectomía profunda no perforante (EPNP) para el glaucoma
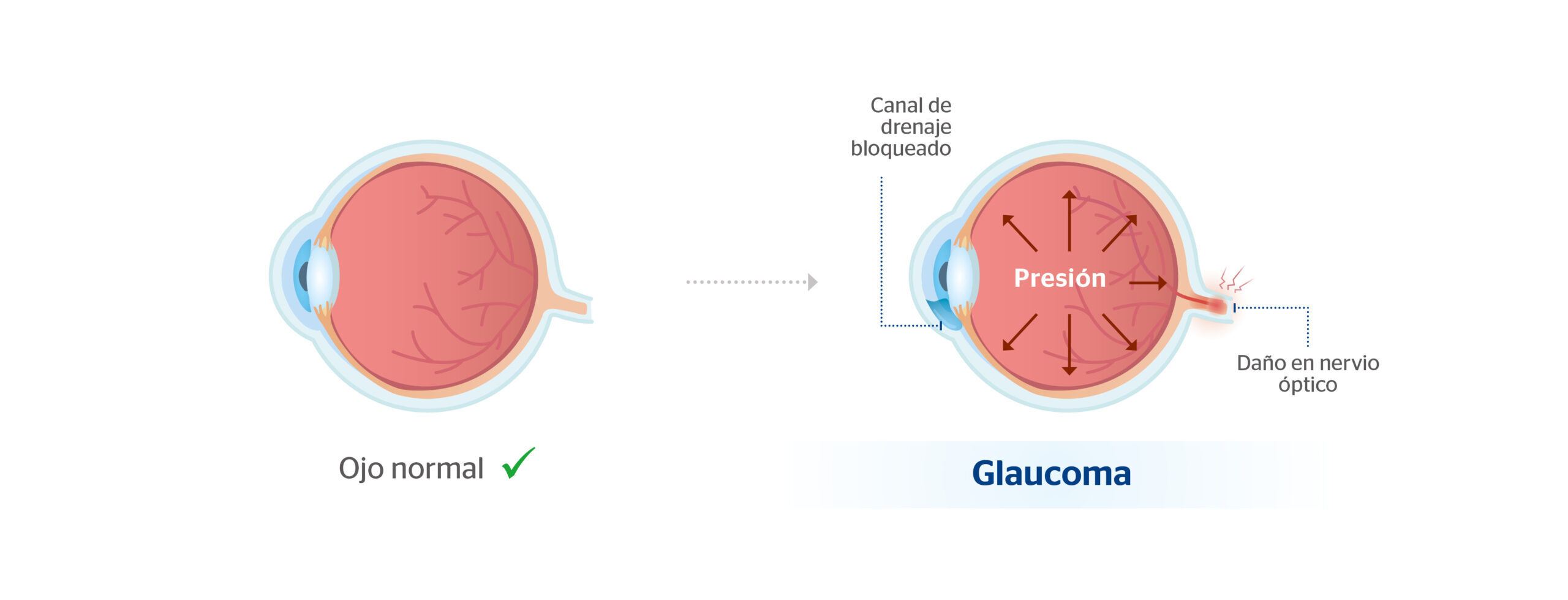
La esclerectomía profunda no perforante (EPNP) es una técnica quirúrgica de cirugía de drenaje (cirugía filtrante) que se emplea para reducir la presión intraocular elevada que puede llegar a producir glaucoma. El glaucoma es una enfermedad que se caracteriza por la pérdida de visión como consecuencia de un daño en el nervio óptico y suele ser asintomático.
Índice
¿En qué consiste la esclerectomía profunda no perforante (EPNP)?
La esclerectomía profunda no perforante (EPNP) se realiza siguiendo estos pasos:
- El cirujano practica una pequeña incisión parcial en la esclera o parte blanca del ojo para exponer una membrana natural de muy pocas micras, llamada ventana trabéculo-descemética. Normalmente, esta membrana actúa generando una resistencia parcial a la salida del humor acuoso y, aun así, permite su salida progresiva y la reducción de la presión intraocular por filtración.
- Para que esta vía de salida del humor acuoso funcione a largo plazo, evitando su cierre, el cirujano puede:
- Utilizar medicamentos que reduzcan la cicatrización (sustancias antimitóticas como la mitomicina C o el 5-fluoracilo).
- Colocar unos implantes intraesclerales, reabsorbibles o no, que mantendrán la vía abierta durante más tiempo y facilitarán la salida del humor acuoso.
De este modo, el humor acuoso no se acumula y, en consecuencia, se evitan las posibles subidas de la presión intraocular que pueden dañar el nervio óptico de forma irreversible.
Esta intervención se realiza en el quirófano, con anestesia local y con sedación completa para evitar que el paciente sienta dolor.
Esta técnica quirúrgica, que, frente a la trabeculectomía se caracteriza por la ausencia de penetración directa en la cámara anterior del ojo, se lleva realizando desde 1984 y puede aplicarse como procedimiento único o combinarse con una cirugía de cataratas.
¿Para qué se realiza la esclerectomía profunda no perforante?
El objetivo de la esclerectomía profunda no perforante es facilitar la salida del humor acuoso (líquido incoloro que se encuentra dentro del globo ocular por delante del cristalino) hacia el espacio subconjuntival para reducir la presión intraocular (PIO).
¿Cuándo se aplica la esclerectomía profunda no perforante?
La esclerectomía profunda no perforante se emplea en pacientes con glaucoma de ángulo abierto en los que las terapias conservadoras (colirios hipotensores o tratamiento láser) no han funcionado para el control de la tensión ocular.
Esta técnica quirúrgica no está indicada en casos de glaucomas de ángulo cerrado y está indicada en pacientes:
- Cuya conjuntiva no presente irregularidades y se encuentre en buen estado.
- Cuyo ángulo camerular (unión entre la córnea, el iris y la esclera) esté abierto. Por lo tanto, se excluiría a pacientes con alteraciones anatómicas de este ángulo:
- Ángulos cerrados.
- Ángulos sinequiados.
- Síndromes iridocorneales.
En estos casos es habitual que se empleen otros procedimientos como la trabeculectomía, por la que se realiza la apertura directa de la cámara anterior para reducir la tensión ocular alta.
En otros casos, se opta por la esclerectomía profunda no perforante para minimizar las complicaciones postoperatorias de la trabeculetomía.
¿Qué exámenes previos se realizan a la esclerectomía profunda no perforante?
Para diagnosticar correctamente el tipo de glaucoma y la etapa en la que se encuentra la patología, es necesaria una revisión oftalmológica completa, que también permite identificar la presencia de otras enfermedades oculares que puedan condicionar la selección de la técnica.
Las pruebas más comunes que se realizan son:
- Estudio del campo visual: campimetría.
- Toma de la presión intraocular: tonometría.
- Visualización directa del ángulo iridocorneal: gonioscopia.
- Medida del grosor de la córnea: paquimetría.
- Exploración del nervio óptico: directa o con pruebas automatizadas (OCT o HRT).
¿Cómo es el postoperatorio de la esclerectomía profunda no perforante?
El postoperatorio de la esclerectomía profunda no perforante requiere un seguimiento exhaustivo y detallado del paciente.
- En el periodo postoperatorio es habitual que el médico indique la realización de ciertas pruebas para comprobar el resultado de la intervención y el estado de los implantes, como la gonioscopia o la OCT del segmento anterior.
- Además, se realizará un control estricto de la evolución de la presión intraocular para comprobar que ésta no ha bajado demasiado.
- Por último, tras este procedimiento quirúrgico se suelen emplear fármacos antibióticos y antiinflamatorios.
Riesgos de la esclerectomía profunda no perforante
La esclerectomía profunda no perforante favorece un drenaje fisiológico sin descensos bruscos de la presión intraocular, lo que reduce el riesgo de complicaciones operatorias y postoperatorias.
Además, es menos invasiva que la trabeculectomía, que es el procedimiento de drenaje que se empleaba tradicionalmente para el tratamiento del glaucoma.
Las complicaciones asociadas a esta técnica son:
- Pérdida de la eficacia de la cirugía a largo plazo.
- El paciente puede presentar visión borrosa tras las primeras semanas de la intervención. Este síntoma suele desaparecer progresivamente.
- En casos excepcionales, puede haber riesgos de hemorragias, infecciones o desprendimiento de coroides. La mayor parte de las veces estas consecuencias de la cirugía suelen ser leves y tienen una buena recuperación aplicando el tratamiento adecuado.
Fuentes
- Théa Superficie Ocular – Manejo postoperatorio de la esclerectomía profunda no perforante
- Instituto Aragonés de Ciencias de la Salud – Esclerectomía profunda no perforante (EPNP) en Glaucoma primario de ángulo abierto (GPAA)



No hay comentarios
Todavía no hay comentarios.
Escribe un comentario